2012 წლის შემდეგ ქვეყანაში ჯანდაცვაზე სახელმწიფო დანახარჯები მნიშვნელოვნად გაიზარდა. მიუხედავად ამისა, მოსახლეობის მიერ ჯანდაცვაზე საკუთარი ჯიბიდან გაწეული დანახარჯები კვლავ მკვეთრად მაღალია, რაც სახელმწიფოს მხრიდან ხარჯების არაეფექტიან მართვაზე მიუთითებს.
ჯანდაცვის ხარჯების ეფექტიანობის შესაფასებლად ერთ-ერთი მთავარი ინდიკატორი მოსახლეობის დანახარჯების დინამიკის განხილვაა. 2019 წლის მონაცემებით, (პდფ 2019) ჯანდაცვის მთლიან დანახარჯებში მოსახლეობის მიერ ჯიბიდან გადახდების წილი თითქმის 47%-ს შეადგენს, რაც ჯანმოს ევროპული რეგიონის ქვეყნების საშუალო მაჩვენებელს (30%) მნიშვნელოვნად აღემატება. 2013-2019 წლებში, სახელმწიფო დანახარჯების ზრდის შედეგად, ჯიბიდან გადახდების წილი (პროცენტული მაჩვენებელი) ყოველწლიურად მცირდებოდა, თუმცა ნომინალურ მაჩვენებლებში მოსახლეობის მიერ ჯანდაცვაზე გაწეული დანახარჯების მოცულობა პრაქტიკულად არ შემცირებულა (იხილეთ გრაფიკი 1).
ჯანდაცვაზე მოსახლეობის მაღალი დანახარჯები, ძირითადად, მედიკამენტებზე გაწეულ ხარჯებს უკავშირდება. ჯანდაცვის სამინისტროს მიერ მოწოდებული ინფორმაციის თანახმად, 2019 წელს მედიკამენტებზე დანახარჯების წილი ჯიბიდან გადახდებში 47% იყო. მედიკამენტებზე მოსახლეობის დაბალი ხელმისაწვდომობა ჯანდაცვის სექტორის ერთ-ერთი უმთავრეს გამოწვევად რჩება, რასაც მედიკამენტებზე მაღალ ფასები და ჯანდაცვის სახელმწიფო პროგრამაში მედიკამენტების დაფინანსების მინიმალური მოცვა განაპირობებს.
გრაფიკი 1: ჯიბიდან გადახდების წილი (OOP) ჯანდაცვაზე მთლიანი დანახარჯებიდან
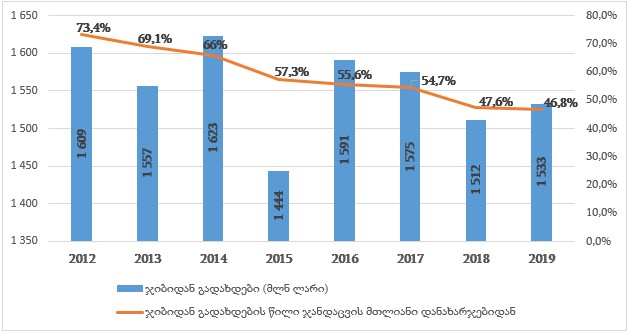
წყარო: ჯანდაცვის სამინისტრო, ჯანმრთელობის ეროვნული ანგარიშები, ავტორის გამოთვლები
პანდემიამდე პერიოდში, 2013-2019 წლებში, ჯანდაცვაზე სახელმწიფო დანახარჯების მოცულობა ნომინალურ მაჩვენებელში 3-ჯერ გაიზარდა. აღნიშნულ პერიოდში, მშპ-ში ჯანდაცვაზე სახელმწიფო დანახარჯების წილიც შესაბამისად, 1.7%-დან 2.7%-მდე, გაიზარდა. (იხილეთ გრაფიკი 2). მიუხედავად აღნიშნული ზრდისა, მშპ-ში ჯანდაცვაზე სახელმწიფო დანახარჯები ჯერ ისევ დაბალია. 2019 წელს მშპ-ში ჯანდაცვის ხარჯების წილმა 2.7% შეადგინა, რაც ევროპის რეგიონის საშუალო მაჩვენებელზე (4.9%) მნიშვნელოვნად დაბალია.
გრაფიკი 2: ჯანდაცვაზე სახელმწიფო დანახარჯები, 2012-2019 წლებში

წყარო: ჯანდაცვის სამინისტრო, სტატისტიკის ეროვნული სამსახური; ავტორის გამოთვლები
2013-2019 წლებში ჯანდაცვის ბიუჯეტი მნიშვნელოვნად გაიზარდა, მისი უდიდესი ნაწილი საყოველთაო ჯანდაცვის პროგრამის ხარჯებია. 2013 წელს, საყოველთაო ჯანდაცვის სახელმწიფო პროგრამის შემოღებით, ჯანდაცვის სისტემაში ფუნდამენტური ცვლილებები განხორციელდა. კერძოდ, სახელმწიფომ მიზნობრიობის პრინციპი საყოველთაოთი ჩაანაცვლა და ჯანმრთელობის სახელმწიფო პროგრამა ყველა იმ მოქალაქეზე გავრცელდა, ვინც დაზღვევის სხვა პაკეტით არ სარგებლობდა (აქვე აღსანიშნავია, რომ მოგვიანებით, 2017 წელს საყოველთაო ჯანდაცვის პროგრამაში დიფერენცირებული პაკეტები ამოქმედდა და საყოველთაო მიდგომა, კვლავ მიზნობრივით ჩანაცვლდა). შეიცვალა დაფინანსების წესიც - კერძო სადაზღვევო კომპანიებზე დამყარებული დაფინანსების სისტემა გაუქმდა. საყოველთაო ჯანდაცვის სახელმწიფო პროგრამა სახელმწიფო ბიუჯეტიდან პირდაპირი გადახდის წესით ფინანსდება. სახელმწიფო ჯანდაცვის პროგრამების დაფინანსების წესის ცვლილება თავიდანვე უარყოფითად შეფასდა. ერთი შემსყიდველის პრინციპზე გადასვლით დაზღვევასთან დაკავშირებული ფინანსური რისკები სახელმწიფო ბიუჯეტზე მოდის. მსგავსი პრაქტიკა კი ხარჯების მართვის ეფექტიან მექანიზმად ვერ ჩაითვლება.
გასული წლების სტატისტიკური მონაცემები აჩვენებს, რომ სახელმწიფო საყოველთაო ჯანდაცვის პროგრამის ხარჯების მართვას ვერ ახერხებს. პროგრამის გეგმური ბიუჯეტი ყოველწლიურად იზრდება, თუმცა ის ყოველ წელს დეფიციტურია (იხილეთ: ვრცლად „ფაქტ-მეტრის“ სტატია).
ბოლო წლებში ხელისუფლება ორიენტირებულია საყოველთაო ჯანდაცვის პროგრამის ხარჯების შეკავებაზე, და არა იმაზე, რომ მოსახლეობის ჯიბიდან დანახარჯები შეამციროს და სერვისებსა და მედიკამენტებზე ხელმისაწვდომობა გაზარდოს. მნიშვნელოვანია ხელისუფლებამ ხარჯების დროებითი შეკავების მექანიზმების (როგორიცაა 520-ე დადგენილება) ნაცვლად, სახელმწიფო ჯანდაცვის პროგრამის მოდელი და დაფინანსების წესი შეცვალოს. 2019 წელს მმართველმა გუნდმა საყოველთაო ჯანდაცვის ხარჯების შეკავება 21 ნოემბრის მთავრობის 520-ე დადგენილებით სცადა. აღნიშნული დადგენილებით, საყოველთაო ჯანდაცვის პროგრამის ფარგლებში მაღალტექნოლოგიურ და ძვირადღირებულ სამედიცინო სერვისებზე, როგორიცაა: კარდიოლოგია, კარდიოქირურგია, არითმოლოგია და რეანიმაციული მომსახურება, კლინიკებისთვის ტარიფები გათანაბრდა. 520-ე დადგენილება საყოველთაო ჯანდაცვის პროგრამის ხარჯების დროებით შეკავების მექანიზმი იყო. ამასთან, მან ჯანდაცვის სისტემაში ახალი გამოწვევა გააჩინა, ძვირადღირებულ სამედიცინო მომსახურებაზე ტარიფების შემცირება/გათანაბრება საფრთხეს უქმნის დარგის - მაღალტექნოლოგიური კარდიოლოგიის განვითარებას. ამასთან, გაჩნდა რისკი, რომ კლინიკები გაზრდიდნენ იმ მომსახურების ფასებს, რომელსაც საყოველთაო ჯანდაცვის პროგრამა არ ფარავდა (იხილეთ: „ფაქტ-მეტრის“ სტატია).
ჯანდაცვის ხარჯების ეფექტიანად მართვის და მოსახლეობის ჯიბიდან გადახდების შემცირების გზა, მედიკამენტებზე ხელმისაწვდომობის გაზრდასთან ერთად, პირველადი ჯანდაცვის რგოლის გაძლიერებაა. აღნიშნული ძვირადღირებულ ჰოსპიტალურ მკურნალობასთან და მაღალტექნოლოგიურ ჩარევებთან დაკავშირებულ ხარჯებს მნიშვნელოვნად შეამცირებს. პირველადი ჯანდაცვის რეფორმაზე ხელისუფლება მუდმივად საუბრობს, თუმცა მნიშვნელოვანი ცვლილებები და მიღწევები ამ მხრივ არ გვაქვს.